
Dra. Anamarya Rocha tira todas as dúvidas sobre a Síndrome dos Ovários Policísticos
Em resposta a várias perguntas de pacientes, diagnóstico e tratamento
13 de JUNHO de 2023

A Síndrome dos Ovários Policísticos (SOP) é uma enfermidade endócrina que acomete as mulheres em idade reprodutiva e se caracteriza por sinais clínicos de aumento de hormônios predominantemente masculinos no corpo da mulher (hiperandrogenismo) e se traduz em períodos longos de ausência da menstruação. Embora o seu nome faça alusão aos ovários, nem sempre a síndrome pode acometê-los. Sua prevalência varia de 6% a 16% dependendo da população estudada e do critério diagnóstico empregado. Estima-se que, no mundo todo, 105 milhões de mulheres entre 15 e 49 anos de idade (sendo 4 milhões americanas) apresentem a SOP, a qual é responsável por 72 a 82% das causas de hiperandrogenismo. Convidados Dra. Anamarya Rocha, ginecologista e sexóloga do JK Estética Avançada em São Paulo, para responder as dúvidas mais frequentes sobre esta síndrome.
As mulheres já nascem com essa condição ou é desenvolvida ao longo da vida? Tem idade limite?
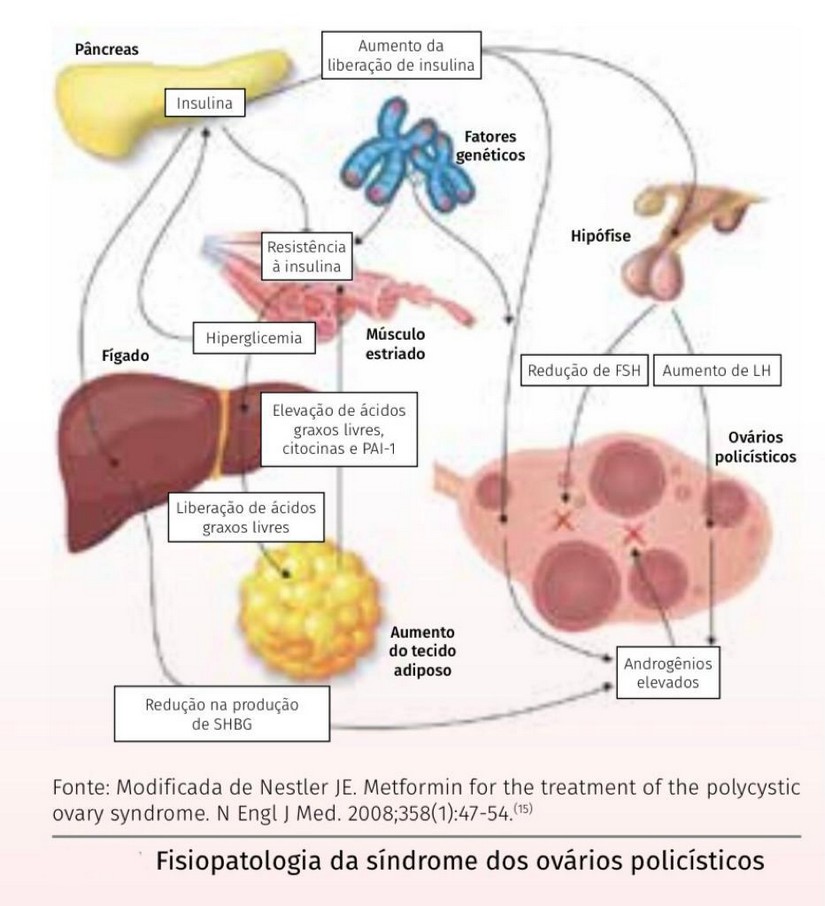
Vários fatores têm sido implicados na etiopatogenia da SOP, havendo componentes genéticos envolvidos, fatores metabólicos pré e pós-natais, distúrbios endócrinos hereditários, como a resistência à insulina e o diabetes mellitus tipo II (DMII), e fatores ambientais (dieta e atividade física). Em geral, esta síndrome aparece já na adolescência após a primeira menstruação da mulher (menarca) e pode ocorrer enquanto a mulher menstruar (menacme).
Quais mulheres estão mais propensas a essa condição?
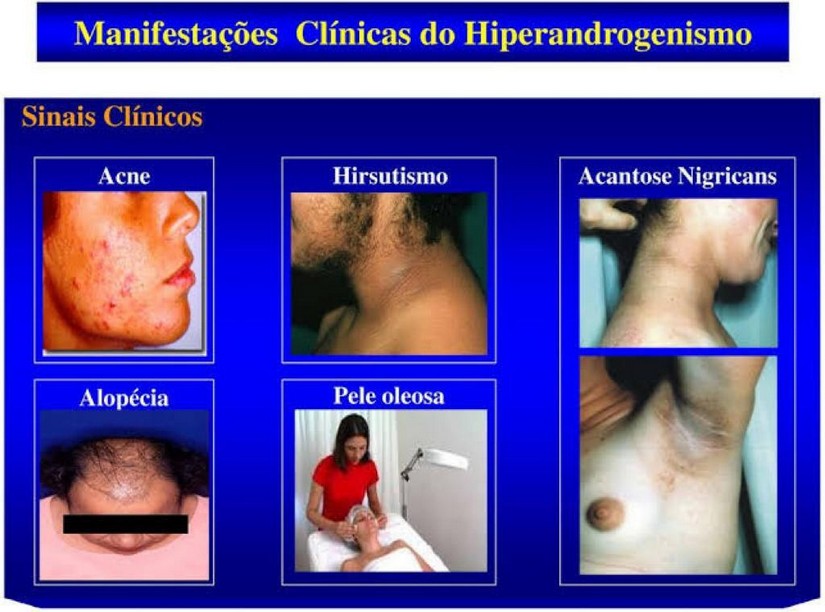
Pelo menos 50% das mulheres com SOP são obesas e a maioria, senão todas, apresenta resistência à insulina (intrínseca à SOP e independente da obesidade) e hiperinsulinemia (aumento da insulina no sangue), as quais se caracterizam clinicamente pela presença de acanthosis nigricans (pele escurecida em região de dobras como virilha e parte posterior do pescoço).
Antecedentes de baixo peso ao nascer e pubarca (aparecimento de pelos pubianos em adolescentes) precoce conferem risco aumentado para o aparecimento da SOP, cujos sintomas usualmente se iniciam na época da menarca. Início após a puberdade também pode ocorrer como resultado de modificadores ambientais, tais como ganho de peso e vida sedentária.
Quais são os sintomas?
Ciclos menstruais irregulares, podendo ter ausência da menstruação por meses, o sangramento uterino disfuncional, infertilidade, hirsutismo (aumento de pelos no corpo), acne e alopécia, devido ao aumentos de hormônios masculinos (androgênicos) no corpo da mulher.
É possível que algumas mulheres sejam assintomáticas? Ou que os sintomas sejam confundidos com outras condições?
O diagnóstico de SOP pode ser feito com dois dos três critérios a seguir: clínico, laboratorial e de imagem. Se apenas o diagnóstico laboratorial e de imagem estiverem presentes, então ela pode ser assintomática.
A SOP engloba um amplo espectro de sinais e sintomas de disfunção ovariana. Em 2003, o consenso de Rotterdam propôs que a SOP pode ser diagnosticada após a exclusão de outras causas de irregularidade menstrual e hiperandrogenismo (hiperprolactinemia, formas não-clássicas das hiperplasias adrenais congênitas, síndrome de Cushing, neoplasias secretoras de andrógenos, hipotireoidismo).
Como é feito o diagnóstico e quanto tempo demora para esse conclusão?
Pela presença de pelo menos dois dos três seguintes critérios:
1. Oligomenorréia ou amenorréia, que nada mais são do que ciclos menstruais irregulares ou ausência de menstruação por meses; o sangramento uterino disfuncional (alteração do fluxo menstrual) e consequentemente a infertilidade.
2. Níveis elevados de andrógenos circulantes e/ou manifestações clínicas do excesso androgênico (hiperandrogenismo, caracterizado por hirsutismo, acne e alopécia).
3. Morfologia policística dos ovários (presença de 12 ou mais folículos, medindo 2 a 9 mm de diâmetro e/ou volume ovariano acima de 10 cm3) à ultrassonografia (US).
O diagnóstico clínico pode ser dado no momento da consulta; o laboratorial, após a avaliação dos exames hormonais e o de imagem com a realização de ultrassonografia pélvica ou transvaginal.

Quais são as consequências dessa condição na saúde feminina?
Tanto as pacientes obesas como as não-obesas com SOP apresentam aumento da razão cintura-quadril e células de gordura (adipócitos)de maior tamanho, quando comparadas às mulheres sem SOP, pareadas para o índice de massa corpórea (IMC).
A SOP é importante fator de risco para diabetes mellitus do tipo 2 (DM2) em adolescentes e mulheres na pré-menopausa. Cerca de 30% das mulheres com SOP apresentam tolerância à glicose diminuída e aproximadamente 10% delas têm DM2, taxas de prevalência muito maiores que as observadas em mulheres americanas normais, entre 20 e 44 anos de idade (7,8% para tolerância à glicose diminuída e 1% para DM2 não-diagnosticado). Embora o risco de desenvolver tolerância à glicose diminuída ou DM2 aumente de acordo com o grau de obesidade (90% das mulheres diabéticas apresentam IMC acima de 30 kg/m2), ele está presente também nas não-obesas e é maior nas pacientes com história familiar de DM2.
As pacientes obesas com SOP apresentam maiores níveis de pressão arterial sistólica quando comparadas às magras com SOP e às controles, sugerindo que a hipertensão arterial sustentada seja uma sequela tardia dos efeitos estimulatórios da hiperinsulinemia sobre o sistema nervoso simpático e o músculo liso vascular.
Além disso, níveis aumentados de colesterol de baixo peso molecular (LDL/VLDL), bem como triglicerídeos são observados em paciente com SOP. Ambos responsáveis pelo aumento das taxas de eventos trombóticos (infarto, por exemplo).
Quais são os tratamentos? Há cura, se sim, em quanto tempo?
Há controle da doença e esse controle a longo prazo deve basear-se nos objetivos a seguir:
- Os objetivos clássicos do tratamento da SOP são melhorar a fertilidade, diminuir as complicações da gravidez (hiperestimulação ovariana, multiparidade, toxemia, diabetes mellitus gestacional e abortamento), regularizar o ciclo menstrual, combater o hiperandrogenismo e prevenir o carcinoma (câncer) de endométrio. Entretanto, atualmente, novos objetivos se impõem, visando a diminuir o risco de DM2 e, possivelmente, de doença cardiovascular.
- Hábitos saudáveis como a prática de atividade física regular, principalmente anaeróbica (musculação) deve ser imperativa, juntamente com alimentação saudável e equilibrada com acompanhamento de um nutricionista. Dependendo do grau de acometimento da doença, apenas essa mudança no estilo de vida, pode proporcionar um tratamento eficaz na mulher portadora de SOP.
- A espironolactona é um antagonista estruturalmente semelhante aos progestógenos. Essa droga diurética compete com a diidrotestosterona no receptor androgênico, inibindo a 5 α-redutase, fazendo com que o hirsutismo da mulher seja controlado.
- Redução de peso deve ser recomendada às pacientes obesas ou com sobrepeso, pois perda de aproximadamente 5% do peso corpóreo pode restaurar a ovulação. Vários medicamentos podem ser utilizados no tratamento da SOP, entre eles os anticoncepcionais orais, os anti-andrógenos, os anti-estrógenos e, mais recentemente, os agentes sensibilizadores da ação da insulina (tiazolidinedionas e biguanidas). Estes têm sido empregados para reduzir o nível de hiperinsulinemia e seu impacto negativo sobre a função ovariana e a prevenção a longo prazo de suas consequências cardiovasculares. Estão substituindo o uso já consagrado dos anticoncepcionais orais, ou mantendo os mesmos por período de tempo curtos, pois os mesmos podem piorar a resistência à insulina, induzir intolerância à glicose aumentando o risco de desenvolvimento de DM2, elevar os níveis de triglicérides e aumentar o risco cardiovascular também devido às suas ações sobre a coagulabilidade e a reatividade vascular (eventos trombóticos).
Anamarya Rocha é ginecologista e sexóloga, especialista em ginecologia endócrina.
Acompanhe todas as novidades sobre este e outros assuntos femininos seguindo o instagram @dra.anamaryarocha
Endereço para correspondência
JK Estética Avançada @jkesteticaavancada l Av. Presidente Juscelino Kubitscheck,1545 - 11º andar - Vila Nova Conceição - São Paulo –SP, Brasil l CEP: 04543-011
VEJA TAMBÉM
Qual o melhor método contraceptivo? Dra. Anamarya Rocha, ginecologista e sexóloga, esclarece
NOSSAS CAPAS
ACOMPANHE O DIA E A NOITE DOS FAMOSOS PELO NOSSO INSTAGRAM




 PORTFOLIO TV
PORTFOLIO TV



